
どうも、人から水を飲めと言われることがアレルギーなばっきーです。先日も人に冬こそ水を飲めと言われて、その根拠となる”香ばしい匂い”がする資料を渡されてしまったのでちょっと検証しておこうと思います。
はじめに:ばっきーが押し付けられた謎の資料
「1日2〜3リットルの水を飲みましょう」「お茶やコーヒーではなく“純粋な水”が大切」というアドバイスを耳にしたことはありませんか?
ばっきーがある場所で渡された資料には「水を飲めば体内の老廃物をすばやく出し痛みが早く治る、デトックス効果やダイエット効果がある、血液循環UPし冷え性、むくみ、だるさに効果がある」と記載があります。また「1日に体重×30mlの水が必要で、50kgだと1.5L必要だがそれは最低限で1日に2−3L必要。さらに体内の水分量は体重の60%で30kg(ここは正しい)、1日3Lずつ飲むと10日で体全部の水がきれいに入れ替わる計算」になると記載があります。
ちゃんとその資料には(水分量が足りなくても)「人間の身体はうまくできていて足りないものはうまくカバーできるようできています!」と記載していますがその後に、「足りない水は本来捨てる水を再利用している状態、風呂の残り湯を使っている感じ」と書いてあります。
ここまででもだいぶ”香ばしい”のですが、さらに「お茶で全ての水分摂取ができるわけではなくお茶成分と水を分けるのにエネルギーがいるので取り出せる水は少量」(原文)、「水で2−3Lとり、その他水分はプラスαとしてカウントしない、飲んだ水がすぐ出ているのではなく、排泄できるように溜まっていた水が押し出されるように出ていきます、1L取った水が次に排出されるまでにやく4週間後になります」(原文)などと記載されていました。
極め付けはアレルギーにいい水や痩せやすくなる水、疲れがすばやくとれる水といった記載がありますがもうそこは無視します。
この怪奇文章以外でも巷で「水を飲めば代謝が上がる」「体の毒素が出る」「疲れが取れる」といった謎の魅力的なフレーズは本当によく見かけますよね。
しかし――これらの主張の多くは、生理学的根拠に乏しいのが現実だと思います。
むしろ場合によっては「飲みすぎ」や「誤った水信仰」によって、体に軽い負担をかけてしまうことすらあります。
今回は、人間の体がどのようにして水分バランスを保っているのか、
そして「どれだけ・どのように飲むのが適切なのか」を、最新の科学的知見に基づいて整理していこうと思います。

もちろん水を飲むことが好きな人のことを嫌いなのではありません。健康目的での水の摂取を否定するものでもなく、人の認知/確証バイアスを修正したいなというのが今回の趣旨です。別に好きに飲んでください、ただ変なことを人に言わないでくださいと思っているだけなので誤解のないようお願いします。
第1章:そもそも脱水とは?ただ血液量が減っているわけではない
成人の体の約60%は水でできています。これは先ほどの資料にも書かれており正しいです。そのため50kgの成人であれば30Lの水分量が身体にあるという認識も正しいです。しかしそれは全てが血液として体に含まれているわけではありません。
体内の水分量のうち約3分の2が細胞内液、3分の1が細胞外液(血液や間質液など)です。血液に言及すれば成人50kgの人が持っている循環血液量はおおよそ7−8%で3−4L程度です。
これらの割合は年齢や筋肉量によってやや異なりますが、健康な状態ではほぼ一定に保たれています。
そしてもちろん経口摂取された水分が全て血液になるわけではありません。
病院で輸液(点滴)をしますが静脈に入れた輸液製剤全てが血液として循環するわけでもありません。
輸液製剤の濃度(浸透圧)にもよりますが一般的な生理食塩水(いわゆる人の血液と同じNaCl濃度0.9%)500mlを点滴で輸液すると血漿(血液と同じようなもの)として血管内に維持されるのは125ml、5%ブドウ糖(100mlの水分に1gのブドウ糖が溶けたもの、あまり水分補給目的で点滴しませんが、、)500mlを輸液しても8%の40ml程度しか血管内に維持されません。他はどうなるか?上記の細胞内液と血液以外の細胞外液(間質液)になるというわけですね。
同じように経口摂取した水分もそれが直接的に血液(血漿)になるわけではなく、細胞内や細胞外(血管内も含む)の足りないところに浸透圧を調整しながら補充されるわけですね。
ちなみに脱水にも色々な種類があり、高張性、等張性、低張性脱水に分けられます。
高張性脱水(発熱、汗をかいて水分補給をしない状態など):水分がナトリウムより多く失われ、血液が濃く(高ナトリウム)なる脱水。細胞内脱水で、細胞内の水分が水分の足りていない細胞外に移行し補おうとする状態。
等張性脱水(出血など):水とナトリウムがほぼ同じ割合で失われ、血液濃度は保たれたまま量だけ減る脱水。
低張性脱水(純粋な水だけを摂取しNaを摂取しない状態、嘔吐下痢など):ナトリウムが水より多く失われ、血液が薄く(低ナトリウム)なる脱水。細胞外から細胞内へ水分が移行しNa濃度を保とうとしているが、間質や血管内の細胞外液は脱水の状態。
要は浸透圧変化を起こすような発汗などの際に、細胞内外で水分を移行しバランスを取ろうとしているのは学校でも習った通りです。そして細胞レベルのみならず体も脱水に対して無抵抗の状態ではありません。体はどのようにしてか体の水分バランスを守ろうとしてくれています。
その鍵となるのは、脳の中にある視床下部です。
脱水により血液の濃度(血漿浸透圧)が上昇すると、視床下部の“浸透圧受容体”がこれを感知します。
その結果、次の2つの反応が起こります。
- 口渇中枢が刺激される → のどが渇く
- 抗利尿ホルモン(ADH)が分泌される → 腎臓で水の再吸収が起こる
この精密な反応は、血液の水分量がわずか1〜2%減っただけで作動します。
つまり、口渇を感じた時点で軽度の脱水状態といえます。
人間の体は、わずかな水分変化を感知して防御反応を起こすように設計されているのです。
第2章:ADHとRAAS ― 水を「逃がさない」しくみ
生理学的な話なのであまり興味もないかもしれませんが、ちゃんと解説しておきます。
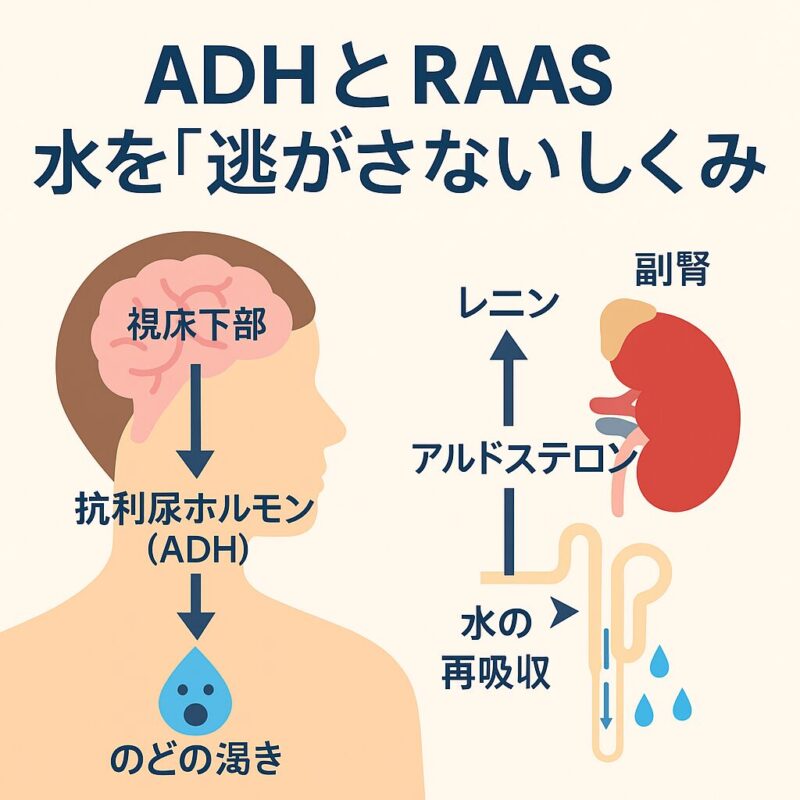
① 抗利尿ホルモン(ADH)
視床下部から下垂体後葉を経て分泌されるADH(バソプレシン)は、
腎臓の集合管に作用し、水の通り道であるアクアポリン2チャネルを細胞膜に挿入します。
これにより尿細管から水が再吸収され、尿が濃縮されて排泄量が減少。
結果として血漿の浸透圧が下がり、体内の水分バランスが元に戻ります。
② レニン–アンジオテンシン–アルドステロン系(RAAS)
脱水や出血などで血液量が減ると、腎臓の傍糸球体細胞からレニンが分泌されます。
これが血中のアンジオテンシノーゲンを分解してアンジオテンシンIIを生成。
この物質は次の3つの作用を持ちます:
- 血管を収縮させて血圧を上げる
- 副腎からアルドステロンを分泌させ、Naと水の再吸収を促す
- 視床下部を刺激して口渇を引き起こす
つまりRAASは、「血液が減ったから飲みたい」というホルモン性の口渇メカニズムでもあるのです。

ちゃんと脱水になったら体が教えてくれるということですね
ただし高齢者や病態によってはこの口渇の感度が鈍いことがあるので注意が必要です!
この2つの系が連携して働くことで、人間の体は水を逃さず、必要な時にだけ飲ませるという極めて効率的な恒常性を維持しています。
もちろん夏場や高温多湿環境での運動作業など、口渇を感じる時点で遅い!という指摘が大事な時もあります。その場合は口渇を感じる前から飲水を励行すれば良いと思いますが、一般的な環境で汗をあまりかかない場合は脱水が極端なスピードで進行することもありません。そのため口渇を感じるまで待つ必要性もありませんが飲水をどんどん励行する必要性もないと感じます。これはばっきーの考えですが。
第3章:「1日2〜3L」の数字の出所と誤解
「1日2L飲め」というフレーズの出典をたどると、多くは**米国医学研究所(IOM, 2004)**の報告に行きつきます。
この報告では以下のように記載されています。
- 男性:1日約3.7L
- 女性:1日約2.7L
──これだけ見ると「やはり3L近く必要なのか」と思うかもしれません。
しかし、ここで重要なのはこの数字が指しているのは「総水分量」だという点です。
総水分量とは?
飲み物だけでなく、
- 食事中の水分(野菜、果物、ご飯、味噌汁など)
- 体内で栄養素を燃焼して作られる「代謝水」
をすべて含めたものです。ちなみに一日の食事で食物から得られる水分量はおおよそ1L程度(食事内容による、食事由来は総水分のおよそ50%程度と言われている)あります。米国では“食品水分20–30%”とされており食事内容によって大差があることがわかります。
代謝水とは? ― 食べても「飲んでいる」
あまり聞き馴染みがない代謝水(metabolic water)ですが、糖質・脂質・タンパク質が酸化分解される過程で、勝手に体内で化学的に生成される水のことです。生きている以上、人間は少しですが水分を作ることができるのですね。
代表的な反応例(脂肪酸の酸化)
C₁₆H₃₂O₂ + 23O₂ → 16CO₂ + 16H₂O
このように、脂肪をエネルギーとして燃焼するたびに水が生まれます。
栄養素1gあたりの生成水量は次の通り。
| 栄養素 | 1gあたりの代謝水生成量 |
|---|---|
| 炭水化物 | 約0.6g |
| タンパク質 | 約0.4g |
| 脂質 | 約1.1g |
つまり、1日2000kcalを摂取する人なら、**約200〜300mLの水が体内で“作られる”**のです。
この水は細胞内液の重要な構成成分として利用されます。そしてこれは医療現場で1日の維持輸液量を計算する時にも、もちろん計算に入れています。

つまり私たちは飲む水だけでなく「食べる水」も、「作る水」も摂取しているというわけだね!
代謝水を計算に入れると実際に必要な飲み水の量はどうなる?
先ほどから水分必要量について言及していますが改めて日本の厚生労働省はどう定義しているでしょうか。「日本人の食事摂取基準(2025年版)」の水の項目では、1日の総水分摂取量の目安を生活活動レベルが低い集団で 2.3〜2.5 L/日程度、生活活動レベルが高い集団で 3.3〜3.5 L/日程度としています。
そのうち日本人の食事由来の水分が約1L(もちろん食事内容によりますが)、代謝水が0.2〜0.3L。
したがって、飲料から摂るべき水分は、活動量が低い場合、個人差はありますが1L〜程度でもバランスが取れると言えると思います。
運動・高温環境・発汗量の多い人であれば、2L〜の飲料摂取が適切といえるでしょう。

つまりどんな日でも水をたくさん飲め!というわけではなくちゃんと必要量を計算すれば良いということですね。ただ環境により必要量が増えることは理解して下さい。
ここは重要なところなのでもう一度、強調しておきますが、アメリカと日本でも必要水分量が変わることからもわかるように個体差や食事内容などでそれが変わります。日本の厚労省でも十分な研究がなく科学的根拠が少ないことから「目安」ということを強調しています。そのため上記の必要水分量の結論もあくまで目安です。なのでばっきーが責任をとって明記できるわけでもありません!
第4章:過剰な飲水の“静かな害”とデトックス効果の幻想
「水を飲みすぎるのは悪いことではない」と思われがちですが、生理学的には過剰摂取もまた軽いストレスです。

生理学的な過剰摂取の場合であり、医学的な適応での過剰摂取もあるため持病がある場合はもちろん医師の指示に従ってください。
腎臓への負担
腎臓が1時間に処理できる水分量は約0.8〜1.0L(個体差あり)。
それ以上を急速に摂取すると、ナトリウム濃度が一時的に低下し、低ナトリウム血症(頭痛・吐き気・けいれん)を引き起こす可能性があります。1日に3Lの水を飲もうと目標を立てて、1日の終わりに慌てて大量の、しかもただの水を飲むとあまり良くないよ、という感じですね。健康な若い人なら腎機能も低下していないので必ずしも腎臓に負担がかかったり、低ナトリウム血症になるというわけではありませんが。
頻尿・膀胱容量の低下
慢性的な大量飲水は、膀胱が常に半分以下しか貯まらない状態を作り、やがて「少し溜まっただけでトイレに行きたくなる」体質を助長します。いわゆる膀胱のコンプライアンス低下(萎縮)です。就寝前の過剰飲水は夜間頻尿を招き、深いノンレム睡眠を阻害して疲労回復を妨げます。
「水でデトックス」「水で代謝が上がる」は本当か?
一部の健康法では「水をたくさん飲むと老廃物が流れ出す」「代謝が上がって痩せる」といった説明がされますが、これには明確な科学的根拠がありません。
- 代謝(energy metabolism)は主に筋肉・肝臓・脳での酸素消費量によって決まり、水摂取量で顕著に上がるわけではない。
- 「水を飲むと代謝が上がる」という研究もありますが、
500mLの冷水で上昇するエネルギー消費はせいぜい20〜25kcal程度(これはかなり限定条件の実験結果であり、一般的な飲水で必ずこういう数値になるわけではないです)。 - 体の「毒素排出」は腎臓と肝臓が自動で行っており、
水を多く飲んでもその処理能力が上がるわけではありません。

一般的なイメージの体の水分量が代謝能力を上げるは科学的根拠に乏しく、腎機能や肝機能を気にしてあげる方が体にとってはプラスになるかもってことだね。そもそもデトックスで槍玉にあげられる水分を取らないと体が処理できない”毒素”ってなんだ?
第5章:水分摂取の実践ポイント

というわけで、これらを整理して考える水分摂取のポイントを考えてみました
① 一度に大量に飲まない
1回200〜300mLを目安に、数回に分けて摂取(量に関しては根拠なし、多分それくらいがいいのではという程度)。1回に1Lなどの「まとめ飲み」は腎臓の負担になり、水中毒(低ナトリウム)の危険性につながります。
② 食事も“水分源”として数える
汁物・果物・野菜・炊飯ごはんなどからも多くの水分を得ています。「食事を無視して飲む量を決める」のは非科学的なため、食べ物にも水分が含まれておりそれらは水として飲む分の水分と同じものとして機能していると理解しましょう。
③ のどが渇く前に少しずつ
口渇はすでに体重の1〜2%の脱水を意味します。夏場などの長時間の運動や作業時には、口渇を感じる前に少しずつ補給をすることを推奨するのは間違いありません!
第6章:就寝前の水分摂取 ― 「睡眠中に脱水する」は本当か?

よく睡眠中の脱水を予防するために水分摂取を励行されますがそれもあまり信じていないばっきーです。ちょっと調べてみましょう。
就寝前に「水を飲んでから寝ましょう」という健康法があります。その根拠としてよく挙げられるのが、「睡眠中の発汗で脱水する」「血液がドロドロになる」という説明です。
しかし、これには科学的な裏付けがほとんどありません。
睡眠中の発汗量は?
研究によると、25〜26℃程度の環境下での発汗量は1時間あたり約20〜40g程度。つまり、8時間寝ても200〜300mLほど。呼気中の水蒸気による損失を加えても、1晩の総喪失量は400〜600mL以下です。
体重50kgの人では体重の約1%未満であり、脱水とは呼べないレベルです。
「睡眠中の脱水」ではなく「体液分布の変化」も起きている
仰臥位などの寝た姿勢で体を水平にすると、下肢に溜まった水分が上半身へ戻り、腎臓の血流が増加します。これにより、むしろ尿量が増える(夜間利尿)ことが起こります。つまり、体は脱水するどころか「余分な水を整理している」状態です。
寝る前の多量飲水は弊害となる?
- 夜間頻尿 → 睡眠中断・疲労感残存
- 高齢者では夜間に起床しトイレへ移動することで転倒リスク増加
- 心・腎疾患では体液分布異常により心不全・腎不全リスク増加
また、「血液がドロドロになるから予防に水を飲む」という説もありますが、健常者で夜間に血液粘度が危険域に上がることを示すデータは存在しません。血漿浸透圧は自律的に一定に保たれるためこれも根拠のない話です。
寝る前の最適な摂取方法は?
- 寝る直前ではなく、1〜2時間前にコップ1杯(100〜150mL)が目安。
- 寝る直前に多量(200mL以上)飲む必要はなく、朝起きての補水で十分です。
- 夏季や高温環境では、朝の起床時補水を意識しましょう。
第7章:「適量を、賢く飲む」ための目安表

というわけで、いったいどのぐらいを飲水で摂取することが目安なのかをまとめてみたよ。あくまで目安です、飲みたい人は飲んでください。
| 状況 | 飲み水量(目安) | 補足 |
|---|---|---|
| 通常活動(50kg成人) | 1〜2L/日 | 食事込みで総水分2〜3L前後 |
| 軽運動・温暖環境 | 1.5 L前後を追加 | 発汗分を追加補給 |
| 強い運動・高温環境 | 2.0〜2.5 Lを追加 | 電解質も同時補給 |
| 高齢者・腎・心疾患あり | 個別指導 | 過剰摂取は禁忌のことも |
| 睡眠前 | 100mL程度 | 夜間頻尿予防 |
まとめ ―「水を信じるな、体を信じろ」
- 人間の体は、精密な神経とホルモンの働きによって自動的に水分を管理しています。
- 「1日2〜3Lを飲まないといけない」などの一律の指導は、科学的には成立しません。
- 食事・代謝・環境を含めた総水分バランスの中で、
のどの渇きや尿の色を目安に適切に補給するのが最も合理的です。

水を飲むことが健康をつくるのではなく、水を必要とする体の声を聞けることが健康なのです。以上ちょっと名言風なばっきーの確証バイアスでした。
参考文献
- Institute of Medicine (IOM). Dietary Reference Intakes for Water, Potassium, Sodium, Chloride, and Sulfate. National Academies Press, 2004.
- 厚生労働省『日本人の食事摂取基準(2025年版)』
- Boschmann M, et al. “Water-induced thermogenesis.” J Clin Endocrinol Metab. 2003;88(12):6015–6019.
- Popkin BM, D’Anci KE, Rosenberg IH. “Water, hydration, and health.” Nutr Rev. 2010;68(8):439–458.
- Leiper JB. “Thirst, drinking behaviour and hydration: physiology and consequences of dysfunction.” Eur J Clin Nutr. 2010;64(2):125–133.
- Inoue Y, et al. “Sleep and thermoregulation.” J Therm Biol. 2002;27(6):483–487.
- Taylor NAS, et al. “Sweat gland regulation during sleep.” J Appl Physiol. 1989;67(6):2239–2244.
- Guyton & Hall. Textbook of Medical Physiology, 14th ed. Elsevier, 2021.
ちなみに
冒頭のいただいた資料に1Lの飲水が体の外に出されるのは4週間後や、3L×10日で体の水が総入れ替えできる、水が足りないときはお風呂の残り水を使用するように体の水分を再利用していると記載されていましたが、これについて真面目に相手して調べてみると
「飲んだ1Lが“次に排出される”まで約4週間」:明確に誤り。
総体水のターンオーバー(置換)は成人で日あたり数L。重水(D₂O)で測ると体水の半減期は概ね7〜10日で、連日飲んだ水は時間スケールで入れ替わっていく。“4週間”は生理学的に不適切。
「3L/日×10日で『体の水が総入れ替え』」:単純化し過ぎ。
実際は区画間の分布・排泄・代謝水で連続的に入れ替わるので“きれいに入れ替わる”の表現は科学的ではない。
Jequier E, Constant F. Water as an essential nutrient: the physiological basis of hydration. Eur J Clin Nutr.2010;64(2):115–123.より

どこにこんな記載があって引用したのか逆に気になりますね。
項目別の引用参考文献リスト
1. 総水分摂取量の国際基準
- Institute of Medicine (U.S.). Dietary Reference Intakes for Water, Potassium, Sodium, Chloride, and Sulfate.Washington, DC: National Academies Press; 2004.
URL: https://nap.nationalacademies.org/catalog/10925/dietary-reference-intakes-for-water-potassium-sodium-chloride-and-sulfate - European Food Safety Authority (EFSA). Dietary Reference Values for Water. EFSA Journal. 2010;8(3):1459.
doi:10.2903/j.efsa.2010.1459
2. 日本の基準と臨床的目安
3. 厚生労働省. 『日本人の食事摂取基準(2025年版)』. 2024年.
URL: https://www.mhlw.go.jp/stf/newpage_31477.html
4. 小川 龍, 他. 『今日の治療指針2025』医学書院, 2025年版 — 維持輸液の計算式(30–35mL/kg/日)に準拠。
3. 体水分・血液量・輸液分布
5. Hall JE. Guyton and Hall Textbook of Medical Physiology. 14th ed. Elsevier; 2021.
6. Prough DS, Bidani A. “Fluids and electrolytes.” Anesthesiology Clinics of North America. 2000;18(4):709–735.
(生食は血管内へ約25%、D5Wは約8%が残留)
7. Guyton JE, Hall JE. “Body fluid compartments.” In: Textbook of Medical Physiology. 14th ed. Elsevier; 2021:chap.25.
4. 脱水の定義と体液恒常性(ADH/RAAS)
8. Verbalis JG. “Disorders of body water homeostasis.” Best Practice & Research Clinical Endocrinology & Metabolism.2003;17(4):471–503.
9. Fitzsimons JT. “The physiology of thirst and sodium appetite.” Cambridge University Press; 1979.
10. Leiper JB. “Thirst, drinking behaviour and hydration: physiology and consequences of dysfunction.” Eur J Clin Nutr.2010;64(2):125–133.
5. 代謝水・食事からの水分寄与
11. Jequier E, Constant F. “Water as an essential nutrient: the physiological basis of hydration.” Eur J Clin Nutr.2010;64(2):115–123.
12. Haggarty P, et al. “Water turnover in humans assessed by deuterium oxide.” Eur J Clin Nutr. 1994;48(5):195–207. (体水半減期7〜10日)
6. 水分摂取と腎機能・過剰摂取のリスク
13. Noakes TD. “Overdrinking and hyponatremia during exercise: a review.” Med Sci Sports Exerc. 2007;39(5):874–879.
14. Hew-Butler T, et al. “Statement of the Second International Exercise-Associated Hyponatremia Consensus Development Conference.” Clin J Sport Med. 2008;18(2):111–121.
15. Verbalis JG, Goldsmith SR, et al. “Hyponatremia treatment guidelines 2013.” Am J Med. 2013;126(10 Suppl 1):S1–S42.
7. コーヒー・お茶と水分補給
16. Killer SC, Blannin AK, Jeukendrup AE. “No evidence of dehydration with moderate daily coffee intake: a counterbalanced crossover study.” PLoS ONE. 2014;9(1):e84154.
17. Ruxton CHS. “Black tea is not significantly different from water in the maintenance of normal hydration in human volunteers.” Br J Nutr. 2011;106(4):588–595.
8. 水で代謝が上がる?(“Water-induced thermogenesis”)
18. Boschmann M, Steiniger J, Franke G, et al. “Water-induced thermogenesis.” J Clin Endocrinol Metab.2003;88(12):6015–6019.
(冷水500mLでエネルギー消費+20〜25kcal)
9. 睡眠中の発汗と夜間水分変化
19. Inoue Y, et al. “Sleep and thermoregulation.” J Therm Biol. 2002;27(6):483–487.
20. Taylor NAS, et al. “Sweat gland regulation during sleep.” J Appl Physiol. 1989;67(6):2239–2244.
21. Okamoto-Mizuno K, Mizuno K. “Effects of thermal environment on sleep and circadian rhythm.” J Physiol Anthropol. 2012;31(1):14.
22. Leiper JB. “Hydration and health.” Eur J Clin Nutr. 2010;64(2):125–133.
10. デトックス・老廃物排出の科学的評価
23. Ernst E. “Detox diets for toxin elimination and weight management: a critical review of the evidence.” J Hum Nutr Diet. 2015;28(6):675–686.
24. Stookey JD, et al. “Underhydration is associated with obesity, chronic diseases, and death: NHANES analysis.” Nutr Rev. 2019;77(Suppl 2):S1–S9. (脱水と健康リスクの関連)




















コメント